- 10 مهر 1399
- دیدگاه ها: 2
- مقالات آموزشی, وبلاگ
تعریف نارسایی قلبی
وقتی عضله قلبتون مانند حالت طبیعی خون را پمپ نکند نارسایی قلبی رخ می دهد. شرایط خاص مانند بیماری کرونری قلب ( تصلب شرائین عروق قلب ) یا فشار خون بالا، قلب را خیلی ضعیف یا خیلی سفت برای پر شدن و پمپ شدن موثر می کند.
همه شرایطی که منجر به نارسایی قلبی می شوند برگشت پذیر نیستند اما درمان موثرمی تواند علائم نارسایی قلب را بهبود بخشد و به شما کمک کند که عمر طولانی تری داشته باشید. تغییرات سبک زندگی مانند ورزش ، کاهش نمک رژیم غذائی ، مدیریت استرس و کاهش وزن در کنار درمان صحیح نارسایی قلبی می تواند کیفیت زندگی شما را بهبود بخشد.
یک راهی که از نارسایی قلبی جلوگیری می کند ممانعت و کنترل شرایطی است که باعث نارسائی قلب می شود مانند تصلب شرائین عروق قلبی ، فشار خون بالا ، دیابت یا چاقی است.
علائم نارسایی قلبی
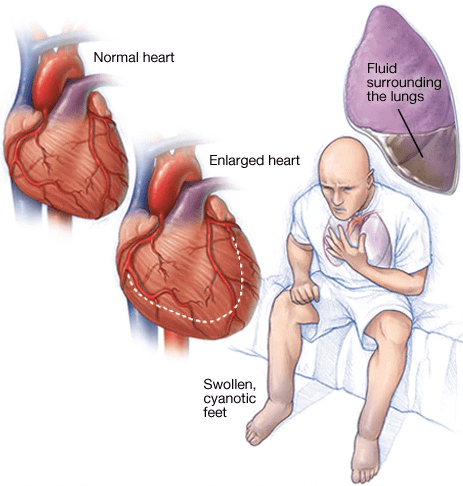
نارسائی قلب می تواند مزمن باشد یا ممکن است ناگهانی و به طور حاد شروع شود.
علائم شامل موارد زیر است :
- تنگی نفس وقتی که شما فعالیت می کنید یا وقتیکه دراز می کشید.
- خستگی و ضعف
- ورم پاها و مچ پاها
- ضربان قلب تند یا نامنظم
- کاهش توانائی ورزش کردن
- سرفه مداوم یا خس خس سینه همراه با خلط سفید یا صورتی
- ادرار کردن شبانه
- بزرگ شدن شکم ( آسیت )
- افزایش وزن سریع ناشی از احتباس مایعات
- بی اشتهائی و تهوع
- اختلال تمرکز
- درد سینه اگر نارسائی قلبی در زمینه سکته قلبی و یا بیماری انسداد عروق کرونری قلبی باشد.
چه وقت شما نیاز به ویزیت پزشک دارید ؟
اگر شما فکر می کنید که ممکن است علائم نارسایی قلبی را داشته باشید نیاز به ویزیت پزشک دارید. اگر هر یک از علائم زیر را دارید بطور اورژانسی باید ویزیت شوید :
- درد سینه
- بیحالی و ضعف شدید
- ضربان قلب سریع یا نامنظم همراه تنگی نفس، درد سینه یا ضعف و بیحالی
- تنگی نفس ناگهانی و شدید همراه سرفه خلط دار صورتی کف آلود
- با وجودیکه این علائم ممکن است به دلیل نارسایی قلبی باشد ولی احتمال علل قلبی و ریوی دیگری نیز وجود دارد که باید توسط پزشک رد شود.
اگر شما سابقه نارسائی قلبی داشته اید و در حال حاضرعلائم قبلی شما بطور ناگهانی بدتر شده است و یا علامت جدیدی در شما ایجاد شده این بدین معناست که نارسایی قلبی شما بدتر شده و به درمان قبلی پاسخ نمی دهد و در این حالت نیز شما نیاز به ویزیت پزشک دارید. اگر شما حدود دو کیلوگرم یا بیشتر در عرض چند روز به وزنتان اضافه شده است نیاز هست که توسط پزشک ویزیت شوید.
علل نارسایی قلبی
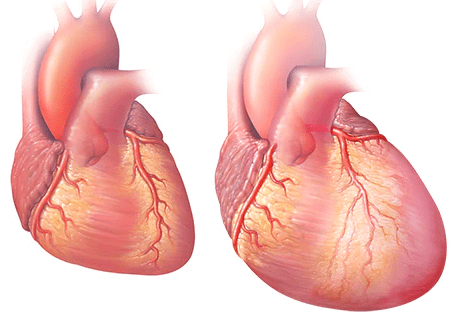
بعد از این که قلب ضعیف شد یا صدمه دید نارسایی قلب رخ می دهد. البته برای ایجاد نارسائی قلب نیازی نیست که حتما قلب ضعیف شود حتی اگر قلب خیلی سفت شود هم می تواند منجر به نارسایی قلبی شود.
در واقع نارسائی قلبی دو حالت دارد. در حالت اول قلب ضعیف و تخریب می شود و بطن ها ( حفرات اصلی پمپ کننده خون ) گشاد می شوند به نحوی که قلب نمی تواند به اندازه کافی منقبض شود و خون را به طور موثر به سراسر بدن پمپ کند. در حالت دوم بطن ها ممکن است آنقدر سفت شوند که نتوانند به اندازه کافی از خون پر شوند و خون را به اندازه لازم به بدن برسانند.
کسر جهشی چیست؟
کسر جهشی معیار مهم پمپاژ قلب است یعنی قلب به چه اندازه ای می تواند خون را پمپاژ کند. این عدد برای تقسیم بندی درجه نارسایی قلبی و هم چنین به درمان بیمار کمک می کند. در فرد سالم این کسر جهشی 55 درصد استیعنی بیش از نیمی از خونی که بطن را پر می کند در هر بیت پمپاژ می شود.
نارسائی قلبی می تواند حتی با یک کسر جهشی نرمال هم رخ دهد و این زمانی اتفاق می افتد که عضله قلب مثلا در بالا بودن مزمن فشار خون سفت شده باشد.
نارسایی قلبی می تواند بطن چپ ( حفره پمپاژ اصلی ) ، بطن راست یا هر در را درگیر کند. معمولا نارسائی قلبی از بطن چپ شروع می شود و به بطن راست گسترش می یابد. در نارسایی قلبی بطن چپ خون به ریه ها پس می زند و باعث تنگی نفس می شود و در نارسایی قلبی بطن راست خون به شکم و پاها پس می زند و باعث بزرگ شدن شکم و ورم پاها می شود.
نارسایی قلب می تواند رخ دهد بدون آن که شما بدانید.
شرایطی که منجر به نارسایی قلبی می شود
بیماری تصلب شرائین قلب و حمله قلبی.
شایعترین شکل بیماری قلبی و شایعترین علت نارسایی قلبی بیماری تصلب شرائین قلب است . بیماری نتیجه ای از رسوب چربی در شریانهای قلب است که جریان خون قلب را کاهش می دهد و منجر به نارسایی قلبی می شود.
فشارخون بالا.
اگر فشار خون شما بالاست قلبتان باید سخت تر کار کند تا خون را در سراسر بدن به گردش در بیاورد. به مرور زمان این کار اضافه باعث می شود قلب شما خیلی سفت یا خیلی ضعیف شود و نتواند به طور موثر خون را در بدن به گردش دربیاورد.
بیماری دریچه های قلب.
دریچه ها جریان خون را در جهت صحیح قرار می دهند. دریچه معیوب به دلیل سوراخهای مادرزادی قلب ، بیماری تصلب شرائین قلب یا سکته قلبی باعث می شود قلب شما سخت تر کار کند و به مرور ضعیف شود.
تخریب عضله قلب ( کاردیومیوپاتی ).
کاردیومیوپاتی می تواند علل مختلفی داشته باشد مانند بیماریهای گوناگون ، عفونتها ، سوء مصرف الکل و داروهای سمی مانند کوکائین یا بعضی از داروهائی که برای شیمی درمانی استفاده می شود. هم چنین می تواند علت ژنتیکی یا ارثی داشته باشد.
میوکاردیت.
میوکاردیت التهاب عضله قلب است. به طور شایع توسط ویروسها مانند کوید 19 ایجاد می شود.
نقایص قلبی که شما با آنها متولد می شوید ( نقایص مادرزادی قلب ).
اگر قلب شما و حفرات یا دریچه های آن به طور صحیح تشکیل نشده باشند قسمت های سالم قلب مجبورند برای به گردش در آوردن خون در بدن سخت تر کار کنند که این منجر به نارسایی قلبی می شود.
ریتم غیر طبیعی قلب ( آریتمی قلبی ).
ریتم غیر طبیعی قلب ممکن است باعث شود قلب شما خیلی سریع بزند و باعث کار اضافه برای قلب شما شود . ضربان قلب پائین نیز می تواند منجر به نارسایی قلبی شود.
بیماریهای دیگر.
بیماریهای مزمن مانند دیابت ، ایدز، پرکاری تیروئید ، کم کاری تیروئید ، تجمع آهن در بدن ( هموکروماتوز) و آمیلوئیدوز می تواند منجر به نارسایی قلبی شود.
علل نارسائی حاد قلبی شامل ویروسهاست که عضله قلب را مورد حمله قرار می دهند ، عفونتهای شدید ، پاسخهای آلرژیک ، لخته خون در ریه ( آمبولی ریه ) ، داروهای خاص یا هر بیماری که کل بدن را تحت تاثیر قرار می دهد.
افراد در معرض خطر
فشار خون بالا.
اگر فشار شما بالاتر باشد قلب شما باید سخت تر کار کنبیماری تصلب شرائین قلب. باریک شدن شریان های قلب رساندن خون پر از اکسیژن به قلب را محدود می کند و منجر به ضعیف شدن عضله قلب می شود.
حمله قلبی.
در از بین رفتن عضله قلب ناشی از سکته قلبی ، قلب مانند گذشته دیگر نمی تواند خون را پمپ کند.
دیابت.
دیابت خطر فشارخون بالا و بیماری تصلب شرائین را افزایش می دهد.
بعضی از داروهای دیابت.
داروهای رزیگلیتازون و پایوگلیتازون باعث نارسائی قلبی در بعضی افراد می شوند. اگر شما این داروها را مصرف می کنید خودسرانه آنها را قطع نکنید و با پزشکتان مشورت کنید.
داروهای خاص.
بعضی داروها منجر به نارسایی قلبی یا مشکلات قلبی می شوند. این داروها شامل : داروهای ضد التهابی غیر استروئیدی، داروهای بیهوشی خاص، بعضی از داروهای ضد آریتمی، داروهای خاص که برای درمان فشارخون بالا، سرطان ها، بیماریهای خونی، بیماریهای مغز و اعصاب، بیماریهای روان، بیماریهای ریه، بیماریهای ارولوژی، بیماریهای التهابی و عفونتها و.. استفاده می شوند و بعضی از داروهای بدون نسخه.
مجددا یادآوری می شود که داروهاتون را خودسرانه قطع نکنید و حتما با پزشکتون مشورت کنید.
آپنه خواب.
عدم توانائی تنفس صحیح هنگام خواب در شب منجر به سطوح پائین خون وافزایش آریتمی ( ریتم قلبی غیر طبیعی ) می شود. هر دو عامل منجر به تضعیف قلب می گردند.
نقایص مادرزادی قلب.
بعضی افراد وقتی با نقایص مادرزادی قلب متولد می شوند دچار نارسایی قلبی می شوند.
بیماریهای دریچه ای قلب.
بعضی افراد با بیماری دریچه ای قلب در معرض نارسایی قلبی هستند.
ویروس ها.
عفونت ویروسی می تواند بافت قلب را تخریب کند.
مصرف الکل.
نوشیدن بیش از حد الکل بافت قلب را ضعیف می کند و منجر به نارسایی قلبی می شود.
مصرف تنباکو ( سیگار ).
مصرف تنباکو خطر نارسایی قلبی را افزایش می دهد.
چاقی.
افراد چاق در معرض نارسایی قلبی هستند.
ضربان قلب نامنظم ( آریتمی ).
ریتم غیر طبیعی قلب به ویژه اگر مکررا رخ دهد و ضربان قلب بالا باشد می تواند بافت قلب را ضعیف کند و منجر به نارسایی قلب شود.
عوارض نارسایی قلبی
اگر شما نارسایی قلب دارید پیش آگهی شما بستگی به علت و شدت نارسایی قلبی، وضعیت سلامتی کلی و فاکتورهای دیگر مانند سن دارد. عوارض نارسایی قلبی شامل موارد زیر است:
نارسایی کلیه.
نارسایی قلبی جریان خون به کلیه ها را کاهش می دهد و منجر به نارسایی کلیه می شود و ممکن است بیمار نیاز به دیالیز پیدا کند.
مشکلات دریچه ای قلب.
دریچه های قلب جریان خون را در جهت صحیح نگه می دارند. اگر به دلیل نارسائی قلبی فشار در قلب بالا رود یا قلب بزرگ شود دریچه ها به طور صحیح کار نمی کنند.
اختلالات ریتم قلب ( آریتمی ).
آریتمی عارضه بالقوه نارسایی قلب است.
نارسایی کبد.
نارسایی قلبی منجر به احتباس مایعات می شود که باعث می شود فشار زیادی به کبد وارد شود. این مایع اضافه منجر به آسیب به کبد و اختلال عملکرد کبد می شود.
با درمان صحیح علائم و عملکرد قلب بهبود می یابد، اگر چه نارسائی قلبی می تواند کشنده باشد. افراد با نارسائی قلبی می توانند علائم شدید داشته باشند و بعضی از آنها ممکن است نیاز به تعبیه دستگاه شوک دهنده (آی- سی- دی )، پیس میکر سه حفره ای ( سی- آر- تی ) و یا حتی پیوند قلب داشته باشند.
پیشگیری
برای پیشگیری از نارسایی قلبی باید فاکتورهای خطرزا را کاهش دهیم. شما می توانید بسیاری از فاکتورهای خطرزا برای بیماری قلبی را کنترل یا حذف کنید. به عنوان مثال فشار خون بالا یا بیماری تصلب شرائین قلب را می توانید با اصلاح سبک زندگی در کنار داروی مناسب کنترل کنید.
اصلاح سبک زندگی که می تواند از نارسایی قلبی جلوگیری کند شامل موارد زیر است:
- عدم کشیدن سیگار و قلیان
- کنترل شرایط خاص مانند فشارخون بالا و دیابت
- داشتن فعالیت فیزیکی
- خوردن غذاهای سالم
- حفظ وزن ایده آل
- کاهش و مدیریت استرس
تشخیص نارسایی قلبی
برای تشخیص نارسایی قلب پزشک از شما شرح حال می گیرد و علائم شما را می پرسد و معاینه فیزیکی انجام می دهد و فاکتورهای خطرزا مانند فشارخون بالا ، دیابت و بیماری تصلب شرائین قلب را در شما چک می کند و ریه ها و قلب شما را با گوشی پزشکی سمع می کند و وریدهای گردن و پاها و شکم شما را از جهت احتباس مایع چک می کند.
بعد از معاینه فیزیکی ، پزشک بعضی از این آزمایشها را درخواست می کند.
آزمایش خون.
پزشک برای شناسایی بیماریهایی که قلب را تحت تاثیر قرار می دهد آزمایش خون درخواست می کند. هم چنین ممکن است آزمایش اختصاصی نارسایی قلبی را درخواست کند.
عکس ریه.
با عکس ریه پزشک وضعیت قلب و ریه شما را می بیند.
نوار قلب.
نوار قلب فعالیت الکتریکی قلب را از طریق الکترودهایی که به پوست وصل می شود ثبت می کند. نوار قلب به پزشک در شناسایی اختلالات ریتم قلب و نیز شناسایی صدمات قلبی کمک می کند.
اکوکاردیوگرافی.
اکوکاردیوگرافی با استفاده از امواج صوتی تصویر ویدئویی از قلب شما می سازد. سایز و شکل قلب در کنار اختلالات مختلف با اکوکاردیوگرافی تشخیص داده می شود.
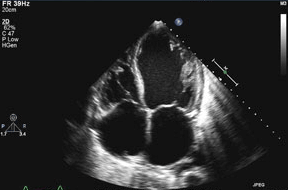
تست استرس.
در تست استرس سلامت قلب در پاسخ به استرس سنجیده می شود. در تست استرس شما ممکن است روی تردمیل در حالیکه به ماشین نوار قلب وصل هستید راه بروید یا اینکه ممکن است داروی وریدی بگیرید که قلب شما را شبیه ورزش تحریک کند. اگر پزشک بخواهد تصویر قلب شما را حین ورزش ببیند برای شما اسکن قلب تجویز می کند.
سیتی اسکن.
در سیتی اسکن قلب ، شما روی یک تخت در داخل ماشینی شبیه دونات دراز می کشید و تیوب اشعه ایکس داخل ماشین به دور بدن شما می چرخد و تصاویر قلب و قفسه سینه شما را جمع آوری می کند
ام آرآی.
در ام آرآی شما روی یک تخت در داخل ماشین شبیه تیوب بلند که امواج مغناطیسی تولید میکند دراز می کشید و با ایجاد سیگنالها تصاویر قلب شما را خلق می کند.آنژیوگرافی. در آنژیوگرافی یک کاتتر نازک وانعطاف پذیر از طریق رگ خونی در کشاله ران یا دست به رگهای قلب فرستاده می شود و با استفاده از ماده حاجب و اشعه ایکس رگهای قلب شما رویت می شود.
بیوپسی میوکارد.
در بیوپسی پزشک با استفاده از کاتتر بیوپسی کوچک از طریق ورید گردن یا کشاله ران قطعات کوچکی از عضله قلب را برای آزمایش بر می دارد.این تست برای تشخیص انواع مختلف بیماریهای عضله قلب که باعث نارسایی قلبی می شود بکار میرود.
درمان نارسایی قلبی
نارسایی قلب یک بیماری مزمن است که نیاز به کنترل در تمام طول عمر دارد. نه تنها با درمان علائم نارسائی قلبی بهبود می یابد و قلب شما قویتر می شود بلکه به شما کمک می کند که طولانی تر زندگی کنید و احتمال مرگ ناگهانی قلبی را کاهش می دهد.
پزشک گاهی می تواند با درمان علت زمینه ای نارسائی قلبی را تصحیح کند. به عنوان مثال با کنترل ریتم قلبی تند یا کند و یا ترمیم دریچه قلب ممکن است نارسایی قلبی برگشت کند. اما برای بیشتر مردم درمان نارسایی قلبی شامل تجویز صحیح داروها و در بعضی از موارد استفاده از وسایلی است که کمک می کند ضربان قلب و انقباض قلب بهتر شود.
داروها
پزشک معمولا نارسایی قلبی را با ترکیبی از داروها درمان می کند که بستگی به علائم شما دارد.
جراحی وتعبیه وسایل طبی
در بعضی از موارد پزشک جراحی را برای درمان مشکل زمینه ای که منجر به نارسایی قلبی شده است را توصیه می کند. بعضی از این درمانها شامل موارد زیر است:
جراحی بای پس عروق قلب.
اگر بیماری شدید عروق کرونری منجر به نارسایی قلبی شده است پزشک جراحی بای پس عروق قلب را توصیه می کند. در این عمل رگهای خونی از پاها، بازو یا سینه به رگ قلبی مسدود پیوند زده می شود و منجر به برقراری مجدد جریان خون در رگهای قلب شما می شود.
ترمیم یا تعویض دریچه قلب.
اگر دریچه قلب غیرطبیعی منجر به نارسایی قلبی شده باشد پزشک ممکن است جراحی دریچه را توصیه کند.
تعبیه دستگاه شوک دهنده ( آی سی دی ). درباره
آی سی دی شبیه باتری قلب یا پیسمیکر است. در زیر پوست قفسه سینه کار گذاشته می شود با سیمهایی که از طریق ورید وارد قلبتان می شود.
آی سی دی ریتم قلب را پایش می کند. اگر قلب شروع به یک ریتم خطرناک و کشنده کند یا اگر قلب بایستد آی سی دی ضربان قلب شما را به عهده می گیرد یا به قلبتان شوک می دهد تا ریتم طبیعی قلب باز گردد. هم چنین آی سی دی می تواند به عنوان پیسمیکر یا باتری قلب عمل کند و وقتی ضربان قلب شما آهسته می شود آن را سرعت بخشد.
تعبیه دستگاه هماهنگ کننده بطن ها ( سی آر تی ) یا پیسمیکر سه حفره ای. صفحه اصلی
سی آر تی ایمپالس های الکتریکی به حفرات پائینی قلب ( بطن راست و بطن چپ ) می فرستد به طوری که آنها موثرتر و هماهنگ تر خون را پمپ کنند.
در بسیاری از افراد با نارسائی قلبی سیستم الکتریکی قلب مشکل دارد که منجر می شود قلب ضعیف تر و در یک حالت ناموزون کار کند. این انقباض ناموثر عضله می تواند نارسایی قلبی را بدتر کند. اغلب یک پیسمیکر دو بطنی همراه با دستگاه شوک دهنده برای افراد با نارسایی قلبی تعبیه می شود.
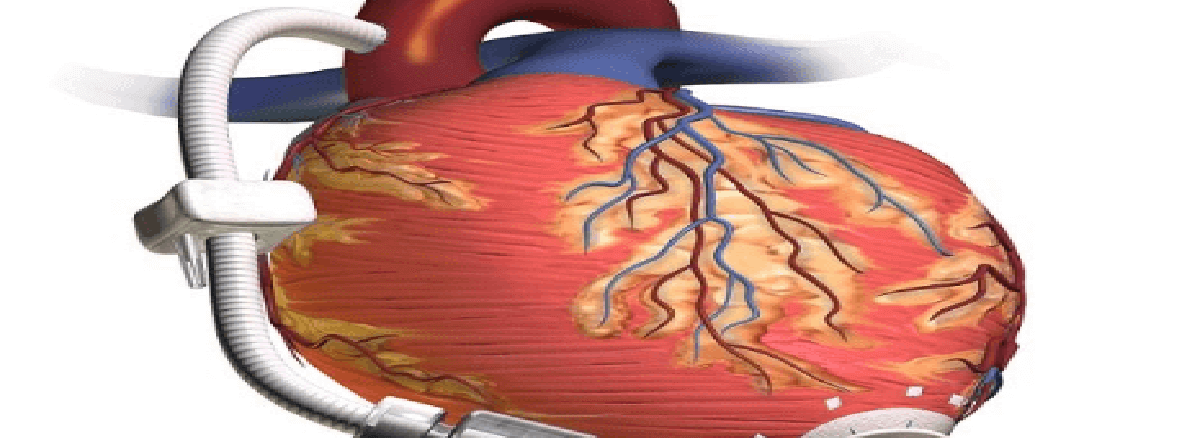
وسایل کمک بطنی یا وسایل حمایت کننده مکانیکی گردش خون.
در واقع یک پمپ مکانیکی کاشتنی است که کمک می کند جریان خون از بطن ها به تمام بدن جریان یابد. در شکم یا قفسه سینه کاشته می شود و به قلب ضعیف وصل می شود.
پزشکان اوایل این پمپ های قلب را برای زنده نگهداشتن کسانی که در لیست نوبت پیوند قلب بودند به کار می بردند ولی اکنون از این وسایل به عنوان جایگزین پیوند قلب نیز استفاده می شود. این پمپ های قلب کاشتنی کیفیت زندگی بعضی از افراد با نارسایی قلبی شدید را که نمی توانند عمل پیوند قلب انجام دهند یا فعلا در لیست پیوند قلب هستند را بالا می برد.
پیوند قلب.
بعضی از افراد آن چنان نارسایی قلبی شدیدی دارند که جراحی یا دارو نمی تواند کمکی کند . آن ها ممکن است نیاز به تعویض قلب بیمارشان با قلب جدید سالم داشته باشند.
پیوند قلب موجب بهبود بقا و کیفیت زندگی در بعضی از افراد با نارسایی قلبی شدید می شود.اگر چه کاندیداهای پیوند قلب باید انتطار طولانی برای دریافت قلب دهنده مناسب بکشند بعضی از کاندیداها در طول این زمان انتظار با داروهای مناسب یا تعبیه دستگاه بهبود می یابند و از لیست انتظارپیوند قلب حذف می شوند.
اصلاح سبک زندگی و درمان خانگی
تغییرات سبک زندگی اغلب علائم نارسایی قلب را یهبود می بخشد و از بدتر شدن بیماری جلوگیری می کند . تغییرات سبک زندگی که پزشک به شما توصیه می کند شامل موارد زیر است:
ترک سیگار.
سیگار رگهای خونی شما را خراب می کند، فشار خون را بالا می برد، میزان اکسیژن خونتان را کاهش می دهد و ضربان قلبتان را تندتر می کند.
اگر شما سیگار می کشید از پزشکتان برای ترک سیگار کمک بخواهید. شما نمی توانید کاندید پیوند قلب شوید در حالی که هنوز سیگار را ترک نکردید.این مورد هم چنین برای کسانی که خودشان سیگار نمی کشند ولی اطرافیانشان سیگار می کشند صادق است.
پایش وزن.
از پزشکتان بپرسید که هر چند وقت یک بار باید وزنتان را بسنجید و اینکه چقدر افزایش وزن برای شما خطرساز است. افزایش وزن به معنی احتباس آب و نمک در بدن است و نیاز به تغییر برنامه درمانی دارد.
چک روزانه اندام های تحتانی، مچ پاها و روی پاها از نظر ورم.
هر گونه تغییری در ورم اندام های تحتانی، مچ پاها و روی پاها را یادداشت کنید. اگر ورم بدتر شده است با پزشکتان مشورت کنید.
خوردن غذای سالم.
رژیم غذایی که شامل میوه و سبزیجات، غلات کامل، لبنیات کم چرب یا فاقد چربی و پروتئین های فاقد چربی می باشد را رعایت کنید.
کاهش نمک ( سدیم ) رژیم غذایی.
غذای شور منجر به احتباس آب می شود که باعث می شود قلب شما سخت تر کار کند و در نتیجه تنگی نفس و ورم پاها را ایجاد کند. از پزشکتان بپرسید که شما چقدر مجاز هستید نمک سدیم استفاده کنید.
حفظ وزن ایده آل.
اگر شما افزایش وزن دارید رژیم غذایی به شما برای رسیدن به وزن ایده آل کمک می کند. از دست دادن حتی میزان کوچکی از وزن بدن می تواند کمک کننده باشد.
واکسیناسیون.
اگر شما نارسایی قلب دارید واکسن آنفلوانزا و پنومونی را دریافت کنید. از پزشکتان در مورد دریافت این واکسن ها سوال کنید.
محدودیت چربی اشباع شده یا ترانس در رژیم غذایی.
این چربی های مضر باعث افزایش خطر بیماری قلبی می شوند.
محدودیت الکل و مایعات.
پزشک ممکن است توصیه کند که شما الکل ننوشید از آنجایی که می تواند با داروهاتون تداخل ایجاد کند، عضله قلبتون را ضعیف تر کند و خطر ریتم غیر طبیعی قلب را افزایش دهد.
اگر شما نارسایی قلبی شدید دارید پزشکتون ممکن است میزان دریافت مایعاتی را که می نوشید محدود کند.
فعال باشید.
فعالیت های هوازی متوسط کمک می کند به شما که بدن سالم تری داشته باشید و هم چنین میزان تقاضای عضله قلب را کاهش می دهد. قبل از شروع به ورزش با پزشکتان در مورد برنامه صحیح ورزشی صحبت کنید.
کاهش استرس.
وقتی شما عصبی یا مضطرب هستید ضربان قلبتان تندتر می زند و سنگین تر نفس می کشید و فشار خونتان بالاتر می رود و همه این ها نارسایی قلبی را بدتر می کند.
راه هایی را برای کاهش استرس در زندگیتان پیدا کنید. برای دادن استراحت به قلبتان ظهرها چرتی بزنید و هر وقت که ممکن باشد پاهایتان را بالا ببرید. وقتتان را با دوستان و خانواده صرف کنید.
خواب راحت.
اگر شما تنگی نفس دارید به ویژه در شب، زیر سرتان بالش بلند بگذارید. اگر خروپف می کنید یا اختلالات خواب دارید حتما از نظر آپنه خواب بررسی شوید.
عدم قطع خودسرانه داروها.
اگر شما دچار عوارض جانبی داروها شدید با پزشکتان مشورت کنید.
اجتناب از داروهای خانگی.
بعضی از داروهای خانگی مانند ایبوبروفن، ناپروکسن و قرص های لاغری ممکن است نارسایی قلبی را بدتر کند و منجر به احتباس مایع شود.
مواظب مکمل های غذایی باشید.
بعضی از مکمل های غذایی ممکن است با داروهای نارسایی قلبی تداخل ایجاد کند یا نارسایی قلبی شما را بدتر کند. با پزشکتان در مورد این مکمل ها صحبت کنید.
پایش فشار خون در خانه.
در فواصل ویزیت، فشار خونتان را با دستگاههای فشارخون خانگی چک کنید.
فهرست محتوای این مقاله
Toggle
2 نظر